このページは情報が多く画像が大きいため、携帯電話で見るのはちと辛いです。できればPCでご覧下さい。
少しずつ作っていきます。
項目が増えて長くなってきたんでナビ付けました。↓ それぞれ別ページに飛びます。
リンクが張ってない項目もワクチン接種を実施しておりますが、まだ解説ページを作っていません。申し訳ないです。
順次作成中!
Hib(ヒブ)ワクチン
2011/03/05より日本ではHibワクチンは停止中でしたが、04/01に再開されました。くわしくはこちら
Hibワクチンの4回目接種をいつやるか、という問題について、2012/04/20より変更がありました。くわしくはこちら
Hibとはヘモフィルス・インフルエンザb型菌<Haemophilus influenzae Type b>の略です。名前的に紛らわしいが、これはいわゆるインフルエンザとは全く異なる別の菌で、当然ワクチンも別です。
ヘモフィルス・インフルエンザ菌(Hi)は小児に感染すると髄膜炎・肺炎・敗血症等、いずれも重篤な感染症を起こします。特にb型(Hib)はHi感染症の大半を占める上に毒性が強く、感染者の5%が死亡し、25%に後遺症(聾や知能障害など)を残してしまいます。小児細菌性髄膜炎の40~50%はHibによるものです。
Hibによる髄膜炎は年々増えてる上に抗生剤耐性化が進んでおり、かかるとアウトなので予防が何より大事です。だからもうずうーーーーーっと前からWHOは小児必須ワクチンとして推奨していました。日本で使えるようになったのは世界に遅れること20年、ようやく2007年に入ってからでした。ちなみにその時点でアジア全域で日本以外にHibやってない国は、あと北朝鮮だけでした。日本はブービーだったのです。
小児髄膜炎の年齢別発生頻度を見ると下図のようになっています。
(注:このグラフは細菌性だけでなく非細菌性のものも含めた全髄膜炎の統計)
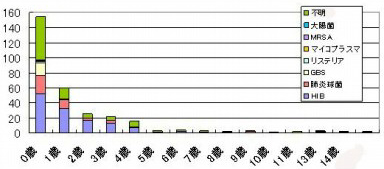
これを見ると細菌性髄膜炎は年齢別では0歳児に多く(全体の70%)、大体5歳以上になるとあまり起きなくなっている事がわかります。では0歳児の中ではどうなっているか、月齢毎に髄膜炎発生件数の分布を見てみます。(本邦における小児細菌性髄膜炎の動向(2005~2006);<pdf注意>より作成)
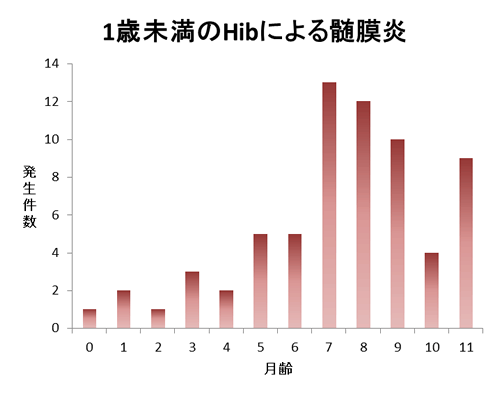
0歳のHibによる髄膜炎は5ヶ月齢位から増え、7ヶ月齢以降に特に多くなっている事がわかります。“予防” は感染する前にやらないと意味がありませんので、ワクチン接種は0歳期、特に5ヶ月齢以降をカバーできる(それまでに免疫付けとく)よう出生早期から開始する必要があり、また5歳以上になるとあまり必要でなくなる事になります。という訳で理想的な接種は以下の様になります。
標準的な接種時期
2~6ヶ月(7ヶ月未満、ということ、以下同様)から開始して約1ヶ月週間隔で3回、その後(1歳なりたて)にもう1回。(計4回接種)
Hibワクチン開始から暫く、「4回目は最初の3回の1年後(実際には1歳5ヶ月頃になる)」とされてきましたが、2012/04/20付で日本小児科学会より発表された推奨スケジュール(pdf注意)では、「4回目は<1年後>ではなく、1歳になり次第が良い」と改訂されました。
ただしこれは規定通り2ヶ月齢から始めた場合の話で、そうでない場合は「その前の回と適切な間隔(7~13ヶ月)」をあけてやる事になるので、必ずしも1歳なりたてとは限りません。
また、Hibワクチンは開始時の月齢によって接種回数・間隔等が変わりますので、詳しくは弊院謹製のパンフ(pdf注意)を見て頂くか、またはご相談下さい。
これはDPTのうち方とほとんど一緒であり、従って両者を同時にやるのが最も合理的です。 (Hibワクチンの接種は2ヶ月齢から開始した方が良いので、理想的には最初の1回はDPT(←3ヶ月齢より開始)より早く開始する事になります。小児用肺炎球菌ワクチンと同じ)
現状での問題点
- 任意接種なので自費であり、親にカネ出す気がないとその子は接種されない。(自治体によっては助成金が出るところもある。江東区の場合はこちら。)
- 公的な啓蒙がほとんど行われないため、このワクチンの存在自体を知らない人が多い。
- →以上の2問題は2013/04/01よりHibワクチンが定期接種(国の責任で薦め、無料で接種できるワクチン、という意味)になった事により、解消されました。
- 髄膜炎防止には、併せて小児用肺炎球菌ワクチンと髄膜炎菌ワクチンを接種したいが、髄膜炎菌ワクチンは日本では未認可。→2015年5月に認可され、使えるようになりました。多少の問題もないではないけど...
小児用肺炎球菌ワクチン
2011/03/05より日本では小児用肺炎球菌ワクチンは停止中でしたが、04/01に再開されました。くわしくはこちら
2013/11/01より、それまで使われていた7価の小児用肺炎球菌ワクチンは廃され、より幅広く予防効果のある13価のものに変更されました。くわしくはこちら
2024/04/01より、それまで使われていた13価の小児用肺炎球菌ワクチンは排され、より幅広く予防効果のある15価のものに変更されました。詳しくは...いずれ書きます。
肺炎球菌(Streptococcus pneumoniae)は そこら辺に普通にいる菌の一つです。文字通り肺炎の原因菌の一つですがそれだけではなく、特に小児において、髄膜炎・敗血症・中耳炎・副鼻腔炎・気管支炎等の多彩な感染症を引き起こします。
肺炎球菌は一般に病原性が強いのですが、特に血中、及びこれを介して髄液に入り込んだ場合(これを侵襲性肺炎球菌性疾患 Invasive Pneumococcal Disease; 略してIPDと呼ぶ)、非常に強い症状を来たし、しばしば致死的となります。死ななくても髄膜炎で知能障害等の後遺症を残したりします。だからIPDは是非防ぎたい。
ちなみに日本では肺炎球菌により、1年で肺炎12000人,髄膜炎200人が発生していました(小児用肺炎球菌ワクチンが開始される前のデータ;いずれも小児限定の統計)。髄膜炎を起こした場合の死亡率は10%前後、後遺症(聾や知能障害など)率は30~40%であり、これはHib(それぞれ5%,25%)よりも高い値です。発生頻度としてもHibに次ぎ、肺炎球菌は小児髄膜炎にとってHibと並んで重要な細菌です。
しかし話は髄膜炎だけに留まりません。肺炎球菌は敗血症(=菌血症)ではその大部分を占め、中耳炎ではほぼHibと互角となります。
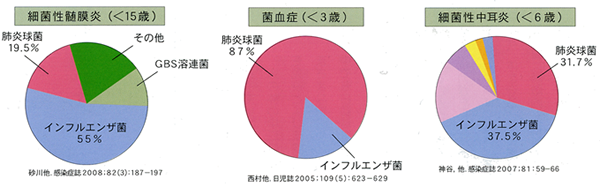
これを見れば、Hibと肺炎球菌を【併せて】防備することが小児にとって如何に大切であるかよくわかると思います。 IPD等ハデな重症例だけではありません。肺炎球菌を防げば中耳炎や副鼻腔炎(蓄膿症)を減らす事にもなります。
肺炎球菌に感染するとどんな症状が出るのでしょうか。実はすぐそれとわかる特徴的なものはなく、初期の症状は【ただの熱】程度であり、その時点では普通のカゼとかとの区別は不可能です。これはHibもそうです。見分けは付きません。それと気づいた時には既に重症になっていたりします。だからこそ何と言っても予防が大事なのです。
この為にもうずうーーーっと前からWHOは小児必須ワクチンとして推奨していましたが、日本では10年遅れました。 ちなみにアジア全域で小児用肺炎球菌ワクチンやってない国は、あと北朝鮮とイランとかアフガンとかだけです。Hibよりはちょっとマシですね。
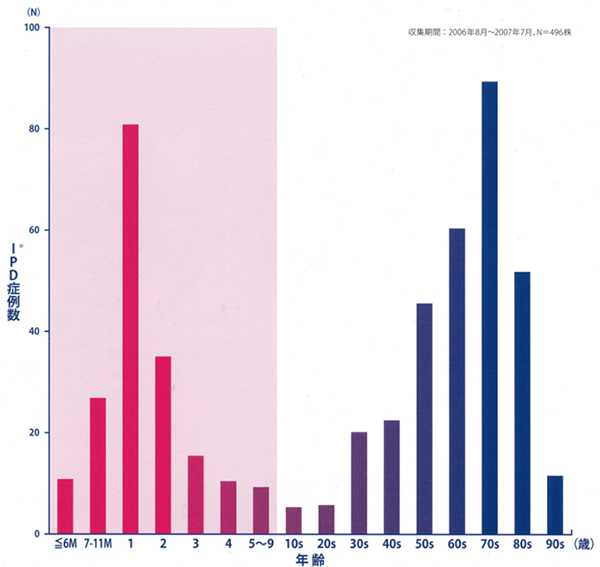
上のグラフは肺炎球菌によるIPDの年齢層別発生件数分布図です。ピンク色の部分、特に0~2歳児に多く(特に1歳)、10歳台以降ではあまり起きなくなっています。 ただし高齢になるとまた増えます(ここをカバーするための肺炎球菌ワクチンが大人用肺炎球菌ワクチンです)。
次にHibと同様に0歳児での髄膜炎発生件数を月齢毎に見てみます。(本邦における小児細菌性髄膜炎の動向(2005~2006);<pdf注意>より作成)
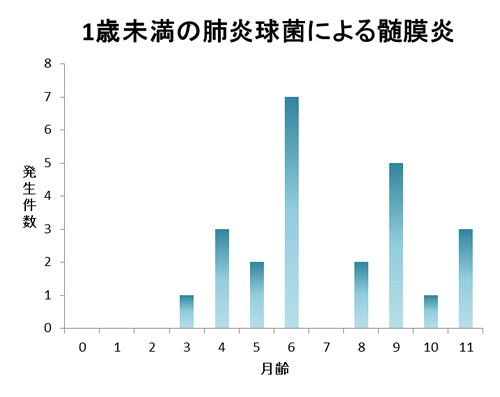
Hibと同様の傾向で、4ヶ月齢位から増え6ヶ月齢以降に特に多くなります。 “予防” は感染する前にやらないと意味がありませんので、ワクチン接種は0歳期、特に4ヶ月齢以降をカバーでき、1歳までに免疫完成できるよう出生早期から開始する必要がありますが、10歳以上になると暫くあまり必要でない事がわかります。という訳で理想的な接種は以下の様になります。
標準的な接種時期
2~6ヶ月から開始して1歳になる前に初回接種(3回)を済ませ、後に(1歳になり次第)追加免疫としてブースターかける為にもう1回。(計4回接種)
つまり少なくとも最初の3回については四種混合ワクチンやHibワクチンとほとんど一緒であり、従ってこれらを同時にやるのが最も合理的となります。(Hib同様、小児用肺炎球菌ワクチン接種は2ヶ月齢から開始した方が良いので、理想的には最初の1回は四種混合ワクチン(←3ヶ月齢より開始)より早く開始する事になります。)
13価の小児用肺炎球菌ワクチン
小児用肺炎球菌ワクチンは、日本では2010年に開始されました(自費だけど)が、その時開始されたのは“7価”と呼ばれるワクチンでした。“7価”とは、「それによって防げる肺炎球菌が7種類」という意味です。「小児用肺炎球菌ワクチン」の事を略称でPCV(Pneumococcul Conjugate Vaccine)と呼ぶので、7価の小児用肺炎球菌ワクチンを“PCV7”と呼びます。
実は肺炎球菌には細かい分類が約90種類(正確には「血清型」と呼ぶ)あります。その内、重症感染症を引き起こすのは約20種類です。PCV7は、この20種類の内、上位7種を防ぐ為のワクチンでした。日本の場合、この7種で小児IPDの70%を占めていました(PCV7導入前の時点で)ので、(世界には10年遅れた開始でしたが)PCV7の導入は大きな戦果を挙げました。導入後2年で、肺炎球菌による髄膜炎を73%、髄膜炎以外のIPDを52%減らしたのです。
が、PCV7は全ての肺炎球菌を防げるわけではありません。より幅広く肺炎球菌を防げるワクチンが望まれていました。...つうか、それ、既にあったのです。
実は日本でPCV7が導入された2010年には、海外ではとっくにPCV7の時代は過ぎていて、既に“13価”の小児用肺炎球菌ワクチンが開発され、子供たちに接種されていたのです。13価のワクチン(略称:PCV13)は13種類の肺炎球菌を防ぎます。PCV7より6種類多く防げるわけで、PCV13はPCV7の改良型ということになります。
またまた日本は海外に対し周回遅れにされてました。こんな騒ぎもあったしね。しかし、遅ればせながらも、2013/11/01から日本でもPCV13が使えることになりました。従って2013/11/01以降の小児用肺炎球菌ワクチンは、すべてPCV13を使う事になります。
supplemental doseについて
ここでこういう疑問を持つ方がいるかもしれません。
「ウチの子は2013/10/31までに、既に7価のもので小児用肺炎球菌ワクチンを完了してしまった。13価やってればあと6種類の肺炎球菌を防げたのに、7価のじゃ足りないじゃない! どうしてくれるの!?」
ごもっともです。だがご安心ください。こういう↑お子さんは、あと1回だけ、PCV13を接種すれば、最初からPCV13を使ってきたお子さんと同等の抗体ができることが既に知られています。この「あと1回」の接種をsupplemental dose(和訳:補助的追加接種)と言います。supplemental doseは、最後にやったPCV7から8週間以上開けて行います。ただし、日本では自費です。ご希望の方はご相談ください。
現状での問題点
- 任意接種なので自費であり、親にカネ出す気がないとその子は接種されない。(自治体によっては助成金が出るところもある。江東区の場合はこちら。)
- 公的な啓蒙がほとんど行われていないため、このワクチンの存在自体を知らない人が多い。
- →以上の2問題は2013/04/01より小児用肺炎球菌ワクチンが定期接種(国の責任で薦め、無料で接種できるワクチン、という意味)になった事により、解消されました。
- 2011.1月現在、日本でやっと認可されて使われだしたのは7価ワクチン(肺炎球菌の更に細かい亜分類の内、7種類の肺炎球菌に対し免疫を作る、という事)だが、世界では既に7価の時代は過ぎて、もっと多種に対する免疫を作れる10価とか13価とかのワクチンが使われている。日本でも13価が治験中だが、認可はいつになるやら。
- しかも日本人にとっては(欧米人の子より)7価のものより13価の方がより著明にカバー率がよくなるので、むしろそっちを早く認可しろゴルァ (#゚Д゚)
- →以上の2問題は2013/11/01より小児用肺炎球菌ワクチンが13価のものになったので、解消されました。
- 髄膜炎防止には、併せてHibワクチンと髄膜炎菌ワクチンを接種したいが、髄膜炎菌ワクチンは日本では未認可。 →2015年5月に認可され、使えるようになりました。多少の問題もないではないけど...
