このページは情報が多く画像が大きいため、携帯電話で見るのはちと辛いです。できればPCでご覧下さい。
少しずつ作っていきます。
項目が増えて長くなってきたんでナビ付けました。↓ それぞれ別ページに飛びます。
リンクが張ってない項目もワクチン接種を実施しておりますが、まだ解説ページを作っていません。申し訳ないです。
順次作成中!
子宮頸癌ワクチン(HPVワクチン)
2011.9月現在、日本では2つのHPVワクチン(<商品名:サーバリックス>と<商品名:ガーダシル>)が使えます。しかし同一人物に両方接種する事はできなくて、どちらか一方しか選べません。どちらを選ぶのがいいか、サーバリックスとガーダシルの違いは?
この問題に対する解説パンフ(pdf注意)作りました。希望者はご覧下さい。
HPVとは ヒト パピローマウィルス<Human Papilloma Virus>の略です。
子宮頸癌は性交頻度の多い人ほど罹患しやすい傾向がある事は古くから知られていました。詳しい研究の結果、1980年代半ばにその理由が解明されました。子宮頸癌(の80%以上を占める扁平上皮癌)は、子宮頸部へのウィルスの持続感染により形成される病気だったのです。そしてそのウィルスというのがHPVです。HPVは主として性行為を媒介として子宮頸部に感染するので、その頻度が高い人ほど感染のリスクが高まるわけです。
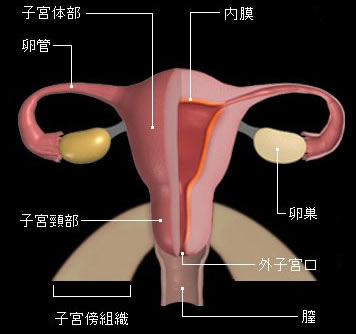
しかしHPVに感染するのは何も「お盛んな人」ばかりではありません。HPVはその辺にいくらでもいる、極めてありふれたウィルスの一つです。処女でない女性ならほぼ必ず感染の機会があり、また実際ほとんどの人に感染の履歴があります。
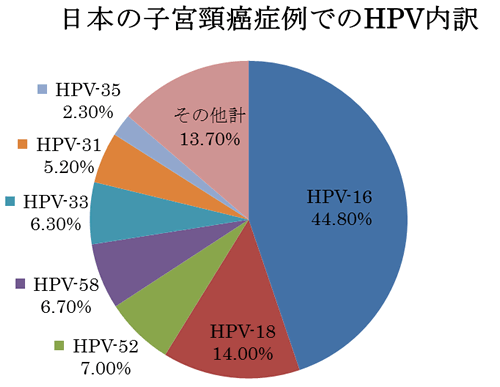
HPVにはざっと100種類以上のサブタイプがありますが、子宮頸癌の原因になるのはその内の15種類。その中でもとりわけ有名なのがHPV-16とHPV-18であり、この2つで子宮頸癌の約60%(日本人の場合;白人国ではもっと高率)を占めます。またこの2つは浸潤癌(≒進行癌)になる率も高いのです。何とかしてこいつらだけでも感染を防ぎたい。
だが既に述べたとおり、発癌性のものも含めてHPV感染自体はごく普通におきる事であり(抜き打ちテストすると全年齢トータルで10%、若い女性限定では30~60%に発癌性HPVが検出される)、生涯に一回もそういうのに感染しない女性の方が珍しいのです。しかし発癌性HPVに感染しても、多くの場合は普通に免疫が働いてHPVが自然排除されるので、感染者が全員子宮頸癌にまで進むわけではありません。だが中には排除がうまくいかず持続感染してしまう人もやはりいて、そこにいくつかの要因が加わると子宮頸癌が発症してきます。その数は日本で年間15,000人くらい。発病者の死亡率は20~25%程度です。
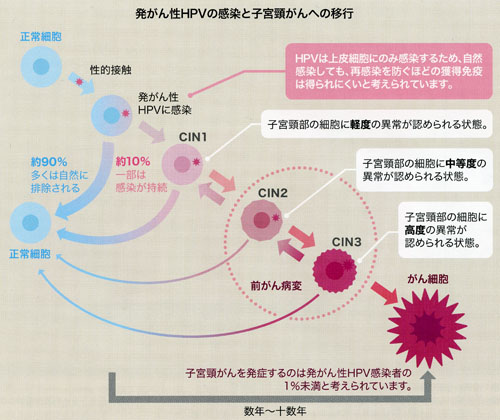
このように子宮頸癌にならないためには「免疫」の働きが欠かせないわけですが、残念なことにいくつかの理由からHPVに対する自然免疫は獲得されにくい上にあまり長く効果が続かないと考えられており、既に一度感染(して、知らぬ間に自然排除しちゃった)経験のある人でも、免疫が切れるとまた何度も感染を繰り返してしまう。そしてその一部が子宮頸癌につながっていってしまいます。 これを防ぐためには自然獲得より長く強い対HPV免疫が必要であり、それを身につける為のワクチンが子宮頸癌ワクチン(正確に言うならばHPVワクチン)です。2011年9月現在、日本で使えるHPVワクチンは2製品ありますが、いずれも(子宮頸癌に関しては)HPV-16とHPV-18に対しそのような免疫を作るワクチンです。全ての発癌性HPVを防げるワクチンがあるともっと良いのですが、残念ながらまだありません(現在開発段階)。
ではワクチンをいつ接種すべきか、ですが、
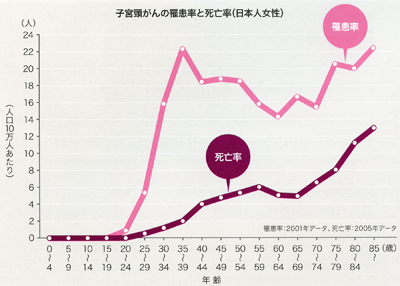
上のグラフは子宮頸癌の年齢別頻度を表したものです。性の低年齢化のため、近年では昔より罹患年齢が下がってきており、日本でも20歳を過ぎると急速に罹患率が上昇します。
従って接種は10歳代で、できるだけHPVに感染する前、即ち処女である内に済ませておきたいわけです。つまりコアターゲットは中学生くらいの女子です。高校生だと、まぁ最近だとちょっと遅いのかもしれません。処女なら別ですが。
では「処女じゃないと接種の意味がないのか?」というと、そんな事はありません。理由は以下の如しです。
- 処女じゃない(≒HPVに感染した事がある)でも、多くの場合そのHPVは既に自然排除されており「今はもういない」。しかし後日の性行為等でまた繰り返し感染する事になる。だから今強力な免疫を獲得しとけば、少なくとも今後の感染は防げる。
- もし自然排除に失敗し持続感染してしまっているとしても、HPV-16とHPV-18の両方に同時感染してる人は少ないので、既に感染してるほうはともかく、少なくとももう一方に対する予防にはなる。
- 既感染者に対しワクチンを接種しても、既存ウィルスの活動には悪い変化を与えない。(良い変化も与えないが。)
熟女の皆様も是非。
ただし、現行のHPVワクチンには、接種時に「今いる」ウィルスを排除する力はありません。「今後の感染を防げる」だけです。だからやはりほぼ感染がないと思われる処女な内に接種しとく方が望ましいのは間違いないです。
標準的な接種時期
そんなわけでなるべく若い内に。ただし日本では10歳以上でないと接種できません(製品によっては“9歳以上”だけど、まぁ同じですよね)。標準的には中学生ぐらいが適切だと思います。
接種は3回行います。2回目は1回目の1ヶ月後、3回目は1回目の半年後(=2回目の5ヶ月後)です(GSK製ワクチン<商品名:サーバリックス>の場合)。
MSD製ワクチン<商品名:ガーダシル>の場合は、2回目が1回目の2ヶ月後になりますが、あとは同じです。
2つのHPVワクチンについて
日本では2009年10月から<商品名:サーバリックス>というHPVワクチンが使われていますが、2011年8月に<商品名:ガーダシル>というワクチンが登場し、2種類のHPVワクチンが使えるようになりました。
両者の違いをざっくりとまとめると次のようになります。(赤字は違うところ)
| ワクチン種 | サーバリックス | ガーダシル |
|---|---|---|
| 防備するHPVタイプ | HPV-16,18 | HPV-6,11,16,18 |
| それによって防げる疾患 | 子宮頸癌(の60~70%) | 子宮頸癌(の60~70%) 尖形コンジーマ(の90%) |
| 接種時期と回数 | 0,1,6ヶ月の3回 | 0,2,6ヶ月の3回 |
| 得られる血中抗体価 (対発癌性HPV) |
高く、長続きする | サーバリックスに比し低く短い |
| 【重要】ただし、↑血中抗体価の差↑がそのまま、子宮頸癌に対する 防御効果の差につながるかどうかはまだわかっていない。 |
||
| Cross Protection効果 | ガーダシルより強力? ただしWHOは疑問を提示 |
サーバリックスより弱い? |
| 接種後副反応(疼痛等) | ガーダシルより多く強い | サーバリックスより少なく軽い |
| 世界でのシェア | 日本以外ではほぼ完敗 | 世界市場では大半こっち |
ただし、2011.9月現在、両ワクチンのちゃんぼん接種(1・2回目サーバリックス、3回目ガーダシル、とか)や、追加接種(サーバリックス3回接種の後、続いてガーダシル3回接種、とか)は、医学的にどうかはともかく、制度的には承認されていません。つまり、接種希望者はどちらか一方のワクチンしか選べません。
ではどちらを選ぶのがいいか。これは一言ではとても説明できないので、弊院謹製解説パンフを作りました(pdf注意;2012/09/22改訂)。迷った方はこれ読んで、どちらがいいかを決めて下さい。
現状での問題点
- 任意接種なので自費であり、親にカネ出す気がないとその子は接種されない。(自治体によっては助成金が出るところもある。江東区の場合は全額出る。ただし年齢制限あり。詳しくはこちら。)
- しかも自費だと結構高い。(個人的には、我が娘の子宮と命を守る為ならこんなの安いもんだとは思います。)
- →以上の2問題は2013/04/01よりHPVワクチンが定期接種(国の責任で薦め、無料で接種できるワクチン、という意味)になった事により、解消されました。
- 特に日本人では、HPV-16/18以外が原因となる子宮頸癌も多い(このグラフ参照)ので、もっと多種の発癌性HPVを防げるワクチンの開発が望まれる。現在数社が開発に取り組んでいるが、今のとこまだ一般には使えない。
「HPVワクチンさえうてば絶対に子宮頸癌にはならない」わけではありません。ワクチンを接種しても、然るべき年齢になったら必ず子宮癌健診は受けるべきです。
